- 「胃ポリープ=胃がん」ではありません
- 胃ポリープの種類とがん化の可能性
- 胃がんのステージ
- 胃ポリープ・胃がんになりやすい人・原因
- 胃ポリープ・胃がんの初期症状・自覚症状
- 胃ポリープ・胃がんの検査
- 胃ポリープの治療
- 胃がんの治療
- ポリープでも放置せず定期健診を
「胃ポリープ=胃がん」ではありません
 胃カメラを受けた際、「ポリープがありました」と言われると、「がんでは?」と心配になる方が少なくありません。
胃カメラを受けた際、「ポリープがありました」と言われると、「がんでは?」と心配になる方が少なくありません。
しかし、多くの胃ポリープは良性(がんではない)で、すぐに治療が必要なケースは限られます。
このページでは、胃ポリープと胃がんの違い、ポリープの種類やがん化の可能性、見つかったときの対応方法までわかりやすく解説します。
胃ポリープとは胃の粘膜にできる”でっぱり”
胃ポリープとは、胃の内側(粘膜)にできる小さな隆起性病変(でっぱり)のことで、多くは良性ですが、種類によっては将来的に胃がんへ進行する可能性もあります。胃の検査中に偶然見つかることも多く、自覚症状がないことがほとんどです。
胃がんとの大きな違いは、ポリープが良性である点ですが、外見だけではがんとの区別がつきにくい場合もあるため、内視鏡検査での観察や病理組織検査が重要となります。
胃がんとはポリープとは異なる“がん細胞の塊”
胃がんとは、胃の最も内側にある粘膜の細胞ががん化し、無秩序に増殖することで発生する悪性腫瘍です。初期のうちは粘膜の中にとどまっていますが、進行するにつれて胃の壁の奥深くへと浸潤し、やがてリンパ節や血流・腹膜・他の臓器(大腸・膵臓など)に転移する可能性も出てきます。放置すれば命にかかわる重大な病気です。
日本人にとって胃がんは非常に身近な病気で、がん全体の中でも大腸がん・肺がんに次いで3番目に多く、特に男性に多く見られます。推定では男性の約10人に1人、女性の約21人に1人が生涯で胃がんを経験するとされており、50歳以降から発症リスクが高まり、80歳代で最も多くなります。
一方で、最も早い段階である「粘膜内がん」で発見できれば、治癒率は99%以上と非常に高く、内視鏡検査による早期発見・早期治療が極めて重要です。自覚症状がないうちから定期的な胃カメラ検査を受けることが、命を守る第一歩となります。
胃ポリープと胃がんの違い
| 比較項目 | 胃ポリープ | 胃がん |
|---|---|---|
| 性質 | 良性が多い | 悪性腫瘍 |
| 自覚症状 | ほとんどない | 初期は無症状が多いが進行すると胃痛・出血など |
| 発見方法 | 胃カメラで偶然見つかることが多い | 胃カメラや生検で診断 |
| 対応 | 種類によっては経過観察 | 原則として治療が必要 |
| 転移の可能性 | ない | あり(進行がんの場合) |
胃ポリープの種類とがん化の可能性
過形成性ポリープ
胃ポリープの中で、もっとも頻度の高いタイプです。形状はさまざまで、多発するケースが目立ちます。
出血を伴うこともあり、その場合は鉄欠乏性貧血の原因になることがあります。がん化のリスクは低いものの、20mm以上になるとそのリスクが高くなります。
出血が多く貧血の原因になるもの、20mm以上のものについては、切除を検討します。その他、ピロリ菌の除菌治療によって、ポリープが小さくなる・消失することがあります。
腺腫性ポリープ
ピロリ菌を原因とする萎縮性胃炎によく見られる良性ポリープです。PPI(胃薬)の副作用によって形成されることもあります。胃ポリープ全体の約5%を占めます。大きく、腸型と胃型に分けられます。
腸型は胃の出口のあたりにできる腺腫性ポリープで、中高年の男性によく見られます。一方の胃型は胃の上部にでき、高齢女性によく見られます。
20mm以上のもの、赤みが強いもの、形状が特殊であるものについては、切除を検討します。腺腫性ポリープは高リスクであり、切除の対象になりやすいポリープです。
胃底腺ポリープ
ピロリ菌に感染していない中年女性によく見られるポリープです。ピロリ菌の除菌治療後に発生するケースも見られます。多くの胃底腺ポリープは5mm以下で、がん化のリスクはほとんどありません。
ただし、ごく稀ではありますが、家族性大腸腺腫症という遺伝性の病気として、胃底腺ポリープが多発したり、がん化したりすることがあります。
| ポリープの種類 | 特徴 | がん化リスク |
|---|---|---|
| 過形成性ポリープ |
胃炎に伴ってできやすい |
基本的に低いが、大きい場合は注意 |
| 腺腫性ポリープ | 細胞が異常増殖したもの ピロリ菌感染に関連 |
基本的に低いが、大きい場合は注意 |
| 胃底腺ポリープ | 胃の上部にできる PPI(胃薬)の副作用でできることも |
良性が多く経過観察で十分 |
腺腫性ポリープは、将来的にがんへ移行する可能性がある「前がん病変」とされており、定期的な内視鏡検査や切除がすすめられます。
胃がんのステージ
胃がんは、がんの進行度に応じて「ステージ(病期)」という段階に分けられます。ステージは0からⅣまでの5段階に分類されており、がんの深さや広がり、転移の有無によって決まります。治療方針や治る可能性にも大きく関わるため、非常に重要な情報です。
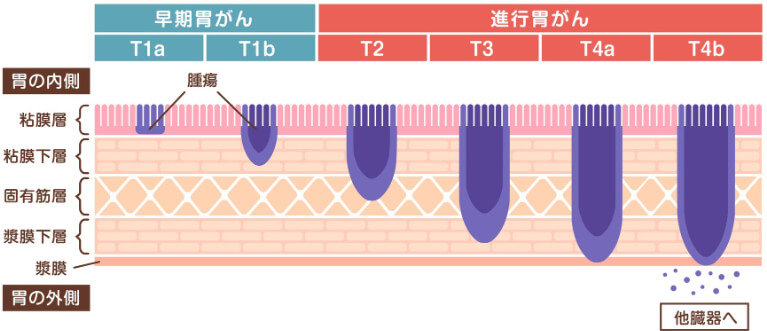
ステージ0(ごく早期の胃がん)
ステージ0は、がんが胃の粘膜の表面にとどまっている状態です。症状はほとんど現れませんが、内視鏡検査によって偶然見つかることがあります。この段階で発見できれば、内視鏡での切除によって治癒が見込めるケースも多く、体への負担が少ない治療が可能です。
ステージⅠ(浅い層までの進行)
ステージⅠでは、がんが胃の粘膜下層や筋層にまで進行していますが、転移はほとんどありません。ごくわずかにリンパ節へ転移している場合もあります。この段階では、手術によってがんを取り除くことで治癒が期待でき、術後の経過も比較的良好です。
ステージⅡ(胃壁の深部や周辺のリンパ節まで進行)
ステージⅡでは、がんが胃の壁の深い部分に達し、いくつかのリンパ節に転移している可能性があります。進行がやや進んでいる状態ですが、多くの場合で手術による治療が行われ、必要に応じて術前または術後に抗がん剤治療(化学療法)を組み合わせることで、再発のリスクを抑える治療が行われます。
ステージⅢ(広範囲のリンパ節や周囲の組織へ進行)
ステージⅢでは、がんが胃の外側まで広がっていたり、多数のリンパ節に転移していたりする状態です。治療としては手術が中心となりますが、がんの進行度に応じて術前に抗がん剤を用いてがんを小さくしてから手術を行ったり、術後に再発を防ぐための抗がん剤治療を行ったりする場合があります。
ステージⅣ(遠くの臓器にまで転移している状態)
ステージⅣは、がんが胃以外の臓器、たとえば肝臓や肺、腹膜などに転移している状態です。この段階では、根治を目指す治療が難しくなることが多いため、抗がん剤による治療や、症状を和らげるための緩和ケアが中心となります。ただし、最近では薬物治療の進歩により、生活の質を保ちながら治療を続けられる選択肢も広がっています。
胃ポリープ・胃がんになりやすい人・原因
胃ポリープや胃がんの発生には、いくつかの原因があります。
胃ポリープの主な原因
- 慢性的な胃炎(ピロリ菌感染を含む)
- 胃酸を抑える薬(PPI)の長期使用
- 加齢による粘膜変化
- 遺伝的要因(家族性ポリポーシスなど)※稀
特に「腺腫性ポリープ」は、ピロリ菌感染が強く関与しており、がん化のリスクがあるため注意が必要です。
胃がんの主なリスク要因
- ピロリ菌感染(日本人の胃がんの大半に関与)
- 萎縮性胃炎・腸上皮化生(前がん状態)
- 喫煙、過度の飲酒、塩分の多い食生活
- 家族歴(遺伝的な背景)
胃ポリープ・胃がんの初期症状・自覚症状
胃ポリープの症状
胃ポリープには、基本的に自覚症状がありません。慢性胃炎を合併していたり、ポリープから出血している場合には、以下のような症状が見られることがあります。
- 胃もたれ
- 食欲不振
- 貧血
胃がんの症状
胃がんは、初期症状の乏しいがんです。以下のような症状が現れている場合には、かなり進行していることがあります。
- 胃やみぞおちの痛み
- 胃の不快感
- 胸やけ
- 食欲不振
- 吐き気
- 貧血
- 体重減少
- 黒色便
胃ポリープ・胃がんの検査
 胃がんの診断には、主に「胃内視鏡検査(胃カメラ)」と「バリウム検査(X線検査)」の2つの方法があります。
胃がんの診断には、主に「胃内視鏡検査(胃カメラ)」と「バリウム検査(X線検査)」の2つの方法があります。
中でも胃カメラ検査は、がんやポリープを直接目で確認しながら観察できるため、早期の小さながんも高い精度で発見できるという大きなメリットがあります。病変が疑われる場合は、その場で組織を採取して「組織検査(生検)」を行うことができ、がんかどうかを顕微鏡で詳しく調べられます。また、胃がんの原因となるピロリ菌の感染の有無も同時に調べることが可能です。
バリウム検査でも胃がんやポリープの発見はできますが、あくまでスクリーニング(一次検査)として用いられるものであり、最終的な確定診断には胃カメラ検査が必要です。
特に、ピロリ菌の除菌後など胃粘膜が平坦になった状態では、バリウム検査では早期の胃がんが見つかりにくいという課題があります。このため、ピロリ菌除菌後の方や胃がんのリスクが高い方には、定期的な胃カメラ検査をおすすめしています。
胃ポリープの治療
10mm以下のものであれば、基本的に治療は必要なく、定期的に検査を行い経過を見ます。
20mm以上の過形成性ポリープ、一部の腺腫性ポリープ、短期間で急激に大きくなったポリープについては、内視鏡を用いた切除を検討します。
内視鏡的治療
胃ポリープは、内視鏡(胃カメラ)を用いた切除を行うことができます。
術式としては、ポリペクトミーとEMR(内視鏡的粘膜切除術)があります。
胃がんの治療
胃がんの治療法には、内視鏡的治療・外科手術・薬物療法(抗がん剤)・緩和ケアなどがあり、がんの進行度や患者様の全身状態に応じて適切な治療を選択します。いずれの治療も入院による対応が必要となるため、当院では胃がんが見つかった場合、速やかに信頼できる提携医療機関へご紹介いたします。
内視鏡的治療(ESD:内視鏡的粘膜下層剥離術)
早期の胃がんで、リンパ節転移のリスクが低いと判断される場合に行われる治療です。特殊な内視鏡器具を使って、病変部分を粘膜ごと一括で切除します。体への負担が比較的少なく、根治が期待できる治療法ですが、入院が必要となるため、当院では内視鏡治療の実績が豊富な専門病院へご紹介しています。
外科的手術
進行した胃がんでは、胃の一部または全部を切除する手術が必要になります。主な術式には「幽門側胃切除術」や「胃全摘術」があり、がんの部位や広がりによって選択されます。また、可能な場合には「胃を温存する手術(噴門側胃切除術・局所切除術)」が行われることもあります。腹腔鏡手術やロボット手術といった低侵襲な方法も増えており、術後の回復が早いのが特徴です。
薬物療法(抗がん剤治療)
手術後の再発予防や、手術が難しい進行がんに対して、抗がん剤による治療(化学療法)が行われます。術後補助化学療法として使用されることで、長期的な治療成績の向上が期待されています。また、手術ができないケースでは、抗がん剤による治療が中心となる場合もあります。
ポリープでも放置せず定期健診を
 胃ポリープは必ずしもがんになるわけではありませんが、がんに進行するタイプが存在するのも事実です。
胃ポリープは必ずしもがんになるわけではありませんが、がんに進行するタイプが存在するのも事実です。
早期の胃がんも自覚症状がないことが多いため、定期的な胃カメラによるチェックが非常に大切です。
当院では、専門医による丁寧な内視鏡検査・その場での切除・ピロリ菌検査・除菌治療まで一貫して対応しております。
ご不安のある方は、ぜひ一度ご相談ください。








